Lesión medular y ejercicio físico
La lesión medular es uno de los problemas más complejos que se dan en la medicina. Aunque en los últimos años ha sido foco de estudio con avances tecnológicos (nanotecnología o robótica) y científicos (como la aplicación de células madre con grandes resultado en la reconstrucción de tejido nervioso), lo cierto es que hasta el momento el desarrollo de esta materia se limita a estudios experimentales. A día de hoy el tratamiento multidisciplinar (médico, farmacológico, fisioterapéutico, psicológico, nutricional y físico) es la opción más acertada para aumentar la autonomía y calidad de vida de esta población.
¿Qué es la lesión medular (LM)?
Se define como todo proceso patológico de etiología diversa que afecta a la medula espinal y provoca alteraciones de las funciones sensitivas, motoras y/o autonómicas por debajo del nivel de lesión. (Montoto y cols. 2006)
¿Qué diferencias hay en este tipo de patología?
El alcance de la afección dependerá principalmente de dos factores:
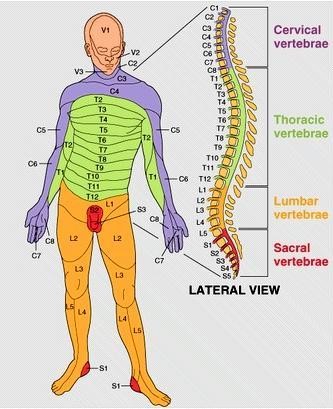
- La altura o nivel donde se produce la lesión. conocer la zona raquídea donde se sitúa el daño medular y su extensión será clave para el tratamiento, ya que la zona por encima de ella no estará afectada. Podemos clasificarlo de la siguiente manera:
- Cervicales (C1 a C8)
- Torácicas altas (T1 a T6)
- Torácicas bajas (T7 a T12)
- Lumbosacras (L1 a S1)
- Sacro coccígeas (en el cono medular)
2. La extensión transversal de la lesión. Esta puede ser completa, afectando a la sensibilidad, las funciones motoras, reflejas y de los esfínteres en su totalidad, o incompleta, preservando muchas de las vías nerviosas que se sitúan a este nivel.
Dentro de las incompletas encontramos mucha variedad de síndromes dependiendo de los cordones nerviosos afectados, entre ellos podemos destacar:
- Síndrome medular central: Afecta a la materia gris central, es un caso con recuperación de las funciones favorable. Buen pronóstico con ejercicio físico.
- Síndrome medular anterior. Los 2/3 anteriores de la columna se encuentran dañados, no tiene buen pronóstico en cuanto a recuperación neurológica.
- Síndrome de Brown-Sequard. Se debe a una hemisección medular. Entre un 75% y 90% de pacientes son capaces de deambular independientemente tras ser dados de alta. Buen pronóstico con ejercicio físico.
Teniendo en cuenta las numerosas variables de las que pueden depender el tipo de lesión medular, es necesario establecer un sistema de clasificación. Para esto los médicos suelen utilizar la herramienta ASIA international standards for neurological classification of spinal cord injury, una completa y eficaz manera de tener una idea del tipo de LM específica de cada paciente de la que podemos sacar información como posibles síntomas o musculatura potencialmente mejorable. Link: http://www.asia-spinalinjury.org/elearning/ASIA_ISCOS_high.pdf.
Además de esta clasificación, es muy importante antes de comenzar el tratamiento tener información sobre el estado actual de salud. La OMS nos ofrece un cuestionario (WHODAS 2.0 http://apps.who.int/iris/bitstream/10665/170500/1/9874573309_spa.pdf) dirigido a personas con discapacidad, donde dividen los ítems en 6 Dominios distintos: Cognición, Movilidad, Cuidado personal, Relaciones, Actividades de la vida diaria, Participación. En el dossier de este cuestionario nos explica la manera de procesar y analizar los datos, para ello es necesario repetir los test con una frecuencia en el tiempo para comprobar si ha mejorado su percepción de calidad de vida.
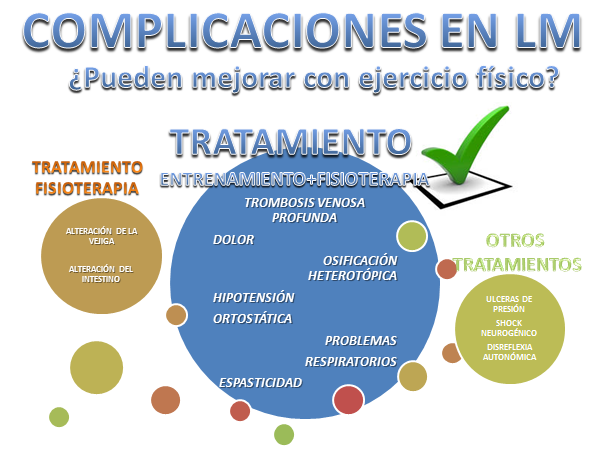
Una vez empecemos a trabajar con este tipo de paciente, es importante hacerles conscientes de que la recuperación es un proceso muy largo y que requiere de un gran esfuerzo que muchas veces no se ve recompensado a corto plazo, esto puede provocar depresión y/o abandono de la actividad. Durante el proceso hay que tener muy en cuenta las posibles complicaciones de este tipo de pacientes, que va a condicionar en gran medida a la calidad y expectativa de vida. Para ello es necesario el mantenimiento, la prevención y el control de forma sistemática. No todas las complicaciones se pueden mejorar a través del ejercicio fisico, pero hay muchas de ellas donde la intervención de un fisioterapeuta y/o un entrenador puede ser de gran ayuda.
Dentro del trabajo dirigido a la mejora física, es fundamental que los departamentos de fisioterapia y entrenamiento se mantengan perfectamente coordinados, dando sentido a las competencias que pertenecen a cada profesional y buscando objetivos paralelos en consecución de una meta casi siempre dirigida a la calidad de vida.
Es muy difícil hacer un protocolo “tipo” o cerrado de ejercicio físico en este tipo de casos ya que cada lesión medular es diferente tanto en musculatura potencialmente mejorable, como en beneficios de la espasticidad. Todo dependerá de la valoración médica y fisioterápica. Antes de prescribir ejercicio, es necesario evaluar que musculatura puede mejorar tanto en control neuromuscular y/o niveles de fuerza.
Algunas estrategias complementarias de entrenamiento pueden ser:
La Electroestimulación. Hay casos en que la aplicación de impulsos eléctricos externos para causar una contracción muscular mejora la espasticidad.
Hidroterapia. El medio acuático aumenta la facilidad de realizar muchos ejercicios gracias a la flotación y la presión hidrostática, y puede mejorar la circulación sanguínea. Debemos tener en cuenta que en medio acuático la DMO se puede ver afectada. Por lo que un tratamiento exclusivo en medio acuático no sería correcto.
En Balance Sport Clinic optamos por un trabajo multidisciplinar de fisioterapia y entrenamiento además de un seguimiento médico y nutricional en base a las necesidades de cada individuo.
El área de fisioterapia toma importancia en la etapa inicial, en ella se busca:
Disminuir el dolor producido por contracturas o hipertonías de la musculatura dominante.
Mejorar la espasticidad mediante distintas técnicas, de las que hablaremos en un futuro post.
Desarrollar una correcta higiene postural va a ser clave en el proceso de mejora.
Aumentar la movilidad de los rangos articulares.
Activar la musculatura inhibida y aumentar la estabilidad de los músculos del tronco.
En la unidad de suelo pélvico buscamos una normalización en la activación de la musculatura profunda y perineal que ayude a mejorar las funciones urinarias, intestinales o sexuales entre otras.
Desde el área de entrenamiento personal, los objetivos que guiaran el proceso irán orientados hacia la ganancia de fuerza, con el fin de mejorar la autonomía del paciente. Por otro lado el entrenamiento cardiovascular ayudará a aumentar la capacidad vital y la resistencia a la fatiga. Por último, Un concepto interesante que manejamos a nivel de entrenamiento son los “Brain maps” o mapas cerebrales, que no es otra cosa que una representación interna de un movimiento o posición, que construye el cerebro a partir de las señales sensoriales proporcionadas. Esto permite que focalizando nuestra atención en la musculatura que queremos activar, vamos a excitar el reclutamiento de esas motoneuronas de manera específica.
De forma paralela, la nutrición juega un papel importante en este sentido ya que puede mejorar el tránsito intestinal y cumplir objetivos según la etapa en la que se encuentre la rehabilitación, por ejemplo cuando queramos aumentar la masa muscular.
 ESCRITO: Álvaro Asensio. Entrenador personal en Balance Sport Clinic
ESCRITO: Álvaro Asensio. Entrenador personal en Balance Sport Clinic
BIBLIOGRAFÍA:
- Henao-Lema CP, Pérez-Parra JE. Lesiones medulares y discapacidad: revisión bibliográfica.
- MA Capó-Juan.El paciente con lesión medular en fase crónica. Revisión del tratamiento fisioterápico. fisioGlía 2016, 3(1): 5-12
- Montoto A, Ferreiro ME, Rodríguez A. Lesión medular. En: Sánchez I, Ferrero A, Aguilar JJ, Climent JM, Conejero JA, Flórez MT, Peña A, Zambudio P. Manual SERMEF de Rehabilitación y Medicina Física. Médica Panamericana, Madrid; 2006. p. 505-519.
- Murua I. Lesión medular. Tratamiento. 2015
- Medición de la salud y la discapacidad. Manual para cuestionario de Evaluación de la discapacidad de la OMS. WHODAS 2.0. 2015
Hay 1 comentario
Deja tu comentario