
Espasticidad y ejercicio físico
La espasticidad es una discapacidad asociada a una afección del sistema nervioso central. Esta fue definida por Lance en el año 1980 como: “Un desorden motor caracterizado por un incremento de los reflejos tónicos de estiramiento que son velocidades dependientes (tono muscular), con aumento de los reflejos osteotendinosos como resultado de la hiperexcitabilidad del reflejo de estiramiento formando parte del síndrome de neurona motora superior”.
Imagen extraida de: http://www.vnsny.org/
Es decir, un aumento de la rigidez muscular debido a una discapacidad del sistema nervioso central (constituido por el encéfalo y médula espinal).
Tras esta escueta definición el objetivo de este post es centrarnos en conocer la sintomatología, patrones clínicos y profundizar en las pautas que nos recomienda la literatura científica sobre las guías terapéuticas de cara a abordar la valoración y tratamiento.
La sintomatología de la espasticidad se explica por la localización de las lesiones. En este sentido podemos diferenciar tres manifestaciones clínicas según Sheean, G. (2001).
- Lesión cortical de cápsula interna: Se observa espasticidad moderada con predominio de la actividad extensora (típicas hemiplejias de etiología vascular). P. ej: Ictus.
- Lesión medular incompleta: Se observa espasticidad importante con patrones motores de predominio extensor. ej: Síndrome de cono medular.
- Lesión medular completa: Presenta una gran variedad de aspectos clínicos, debida más a la localización de la lesión que a su etiología (origen o causa). ej: Paraplejia.
Centrándonos en los patrones clínicos de la espasticidad se presentan como más comunes:
En el miembro inferior:
- Pies equinos, equinovaros, donde la planta del pie está girada hacia adentro.
- Hiperextensión del primer dedo del pie.
- Aducción de muslos.
- Cadera en posición de aducción.
- Flexo de rodillas/extensión de rodillas.
En el miembro superior:
- Aducción y rotación interna del hombro.
- Flexo del codo.
- Flexo de muñeca.
- Dedos en garra.
- Pulgar incluido en palma.
Pasando a las causa más frecuentes por las que se manifiesta la espasticidad podemos encontrar como motivos:
- Debido a un daño cerebral adquirido (DCA), causado por un traumatismo craneoencefálico (TCE) o debido a un accidente cerebrovascular (AVC).
- También puede ser causado por a una lesión medular.
Respecto al tratamiento de la espasticidad, las guías nos recomiendan que se realicen desde unidades específicas. Ya que es un trabajo interdisciplinario donde todos los componentes tienen un papel principal e interactúan entre si de manera coordinada para abordar la patología. Desde el centro Balance Sport Clinic abogamos por esta metodología de trabajo donde contamos con un médico especialista en medicina deportiva, nutricionista, fisioterapeutas especializados en rehabilitación de patologías y el área de entrenamiento personal donde se aborda la patología bajo el prisma de la evidencia científica y la experiencia profesional. Como hemos comentado con anterioridad, cabe resaltar la importancia de la coordinación entre los diferentes departamentos y en especial el de fisioterapia con el área de entrenamiento de cara al trabajo diario con el cliente para la consecución de sus objetivos.
Previo a exponer los principales puntos que componen la metodología en el tratamiento debemos marcarnos unos objetivos de cara a abordar dicha metodología.
Como comentaba mi compañero Álvaro en la anterior entrada sobre “lesión medular y ejercicio físico”: “Una vez empecemos a trabajar con este tipo de paciente, es importante hacerles conscientes de que la recuperación es un proceso muy largo y que requiere de un gran esfuerzo que muchas veces no se ve recompensado a corto plazo, esto puede provocar depresión y/o abandono de la actividad”. Con lo cual, tenemos que tener muy claros los objetivos que nos plantearemos, para ello nos basaremos en los que nos indica la Guía del tratamiento integral de la espasticidad los cuales deben ir encaminados a:
- Mejorar la funcionalidad (marcha, postura, relaciones sexuales…)
- Mejora de la calidad de vida y confort (dolor, calidad del sueño…)
- Facilitar los cuidados y actividades de la vida diaria (Higiene, vestimenta, alimentación…)
- Prevenir y tratar las complicaciones musculoesqueléticas (contracturas-subluxaciones, úlceras por presión).
- Mejorar la estética (no precisar el empleo de calzado especializado)
A continuación os adjuntamos una imagen del algoritmo de actuación que utilizamos de base en Balance Sport Clinic para abordar la metodología del paciente:
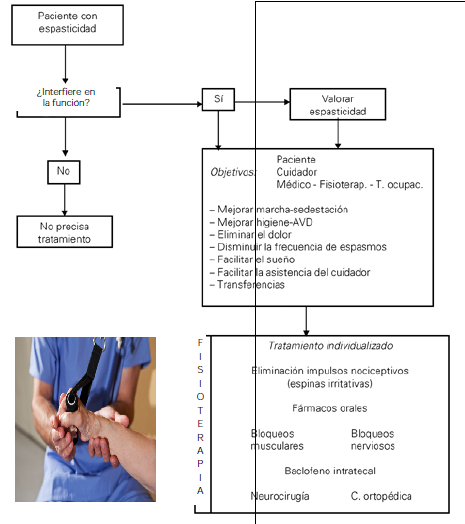
Imagen extraida de Vivancos, F., Pascual, S., Nardi, J., Miquel, F., Miguel, I., Martínez, I. et al. (2007). Guía del tratamiento integral de la espasticidad. Revista de neurología. Pág 370.
Por último, tras una revisión por las guías médicas y las bases de datos científicas, iremos comentando punto por punto cada técnica que componen el tratamiento desde el área de entrenamiento, ya que las técnicas de terapias físicas aparecen como complemento a la farmocología y estrategias quirúrgicas en el tratamiento de la espasticidad:
- Tratamiento postural. Esta debe realizarse procurando la preservar la máxima capacidad funcional (para más información podéis revisar esta entrada al blog: https://balancesportclinic.com/higiene-postural/)
- Equilibrio y marcha. Se presenta vital el trabajo del órgano sensorio motor al igual que el patrón de la marcha. Un medio que utilizamos para reprogramar el patrón de la marcha con sporte parcial del peso del cuerpo es en la máquina “Treadmill” o comúnmente conocida como cinta de andar ya que ofrece ventajas comprobadas en la reeducación del mecanismo de marcha del paciente espástico. Para el trabajo de la musculatura involucrada en la marcha y la biomecánica de ella recomiendo encarecidamente la lectura de estas dos entradas: (https://balancesportclinic.com/pie-estructura-y-funcion/ y https://balancesportclinic.com/preparados-listos-ya-tecnicas-para-correr-bien-i/
- Electroestimulación: Técnica con resultados controvertidos, aunque la evidencia parece confirmar (Oreja-Guevara, J. et al. (2013) que tiene una eficacia temporal (2-24 h). Las más conocidas son: Electroestimulación eléctrica funcional (FES), electroestimulación eléctrica repetitiva (RES) y electroestimulación transcutanea (TENS).
- Hidroterapia: Por inmersión en bañera o piscina, tiene un efecto beneficioso tanto objetivo como subjetivo. Facilita el trabajo de movimientos coordinados.
- Trabajo de la cualidad física de la fuerza: De cara a mejorar los niveles de fuerza generales y prevenir la pérdida de dicha cualidad con el paso de los años (denominada dinapenia), además de la masa muscular (sarcopenia) y la densidad mineral ósea (osteopenia). La metodología excéntrica se postula como una alternativa efectiva en estos casos. (Kidgell, D. et al. 2015; Rietberg, M. et al. 2005; Schyns, F. et al. 2009).
- El entrenamiento de la cualidad física de la resistencia: Comúnmente denominado entrenamiento cardiovascular, nos ayudará a elevar ese umbral ventilatorio retrasando la fatiga al realizar actividades de la vida diaria como puede ser dar un paseo con la pareja o familia. Este tipo de entrenamiento se puede realizar bajo diferentes metodologías como pueden ser la extensiva o la interválica… Para conocer más acerca de dichas metodologías podemos informarnos en la siguiente entrada: (https://balancesportclinic.com/beneficios_entrenamientoresistencia/ )
- Mejora del rango del movimiento (ROM): El método más común y más utilizado es el de los estiramientos en su modalidad pasiva asistida. Tenemos que tener precaución a la hora de realizarlos de cara a no favorecer la aparición de osificaciones de partes blandas. Según Oreja-Guevara, J. et al. (2013), el efecto en el tono muscular oscila entre los 30 minutos y las 6 horas.
- Vibroterapia: En un trabajo en vibratoria de cuerpo completo (Whole Body Vibration) las frecuencias recomendables van desde los 25-50 hz, con una amplitud de 1-4 mm. Respecto al tiempo de trabajo, se recomienda un total de 15 minutos, 4 series x 45-60” de exposición/ 60” de descanso interserie. Durante 3 días/semana en un total de 4-8 semanas. (Broekmans, T. et al. 2010; Madou, K. & Cronin, J. 2008; Jackson, J. et al. 2008; Ness, L. & Field, E. 2009; Pang, M. & Lau, R. 2013). La posición más recomendable si nuestro trabajo está encaminado a la actuación intersegmentaria es el de ¼ de sentadilla, donde las rodillas están flexionadas a 30º respecto a la extensión completa.
Como conclusión, tras lo expuesto anteriormente al encontrarnos con este problema médico de elevada transcendencia como es la espasticidad, la cual como hemos comentado ocasiona problemas importantes tanto en el desarrollo de la infancia, capacidad funcional, posturas anormales que pueden generar dolor, es decir, es una afección que tiene un impacto directo negativo sobre la calidad de vida tanto del paciente como de la familia. Por ello hemos plasmado las múltiples recomendaciones con el objetivo que podáis comprender mejor la patología y con ella la manera actual de abordaje tanto desde un punto de vista médico como desde el entrenamiento personal.
 Escrito por: José Manuel Burgos Silva. Entrenador personal en Balance Sport Clinic. Especialista en Readaptación de Lesiones.
Escrito por: José Manuel Burgos Silva. Entrenador personal en Balance Sport Clinic. Especialista en Readaptación de Lesiones.
BIBLIOGRAFÍA
Broekmans, T., Roelants, M., Alders, G., Feys, P., Thijs, H. & Eijnde, B. (2010). Exploring the effects of a 20 week-whole-body vibration training programme on leg muscle performance and function in persons with multiple sclerosis. Journal of Rehabilitation Medicine. 19; 834-842
Jackson, K., Merriman, H., Vanderburgh, P. & Brahler, C. (2008). Acute effects of whole body vibration on lower extremidity muscle performance in person with multiple sclerosis. Journal of Neurologic Physical Therapy. 32; 171-176.
Kidgell, D., Frazer, A., Rantalainen, T., Ruotsalainen, I., Ahtiainen, C., Avela, J., et al. (2015). Increased cross-education of muscle strength and reduced corticospinal inhibition following eccentric strength training. 6: 566-575.
Madou, K. & Cronin, J. (2008). The effects of whole body vibration on physical and physiological capability in special populations. Hong Kong Physiotherapy Journal. 26; 24-38.
Ness, L. & Field, E. (2009). Effect of whole-body vibration on quadriceps spasticity in individuals with spactic hypertonia due to spinal cord injury. Restorative Neurology and Neuroscience. 27: 621-631.
Pang, M. & Lau, R. (2013). The effects of whole body vibration therapy on bone turnover muscle strength, motor function, and spasticity in chronic stroke: A randomized controlled trial. European Journal of Physical and Rehabilitation Medicine. 49:439-450.
Oreja, C., Montalban, X., De Andrés, C., Casanova, B., Muñoz, D., García, I. et al. (2013). Documento de consenso sobre la espasticidad en pacientes con esclerosis multiple. Revista de neurología. 57 (8): 359-373.
Rietberg, M., Brooks, D., Uitdehaag, B. & Kwakkel, G. (2005). Exercise therapy for multiple sclerosis. The Cochrane Library. Vol. 4.
Sheean, G. (2001). Neurophysiology of spasticity. In Barnes MP, Jonson GR, eds. Cambridge: Cambridge University Press; p. 12-78.
Schyns, F., Paul, L., Finlay, C., Fergurson, C. & Noble, E. (2009). Vibration therapy in multiple sclerosis: a pilot study exploriting its effects on tone, muscle force, sensation and functional performance. Clinical Rehabilitation. 23; 771-781.
Vivancos, F., Pascual, S., Nardi, J., Miquel, F., Miguel, I., Martínez, I. et al. (2007). Guía del tratamiento integral de la espasticidad. Revista de neurología. 45 (6): 365-375.
Deja tu comentario